Чим лікувати у домашніх умовах хронічний цервіцит. Цервіцит у жінок – ознаки та особливості лікування. Цервіцит – народні засоби
Хронічний цервіцит - патологія, що зустрічається у 30% жінок, які звернулися до лікаря-гінеколога зі скаргами на стан здоров'я статевої сфери.
Від цієї хвороби страждають переважно жінки дітородного віку, які ведуть активне статеве життя.
Жінки в клімактеричному та від цервіциту практично не страждають.
Хронічний цервіцит шийки матки - це захворювання, в основі якого лежить активний запальний процес цервікального каналу, що протікає з періодами загострення та ремісії.
Хронічний перебіг патологія набуває тоді, коли гостра форма була повністю вилікована.
Інформація про те, що це таке і як лікувати буде розглянута далі.
Причини виникнення цервіциту
Причини розвитку цервіциту можуть бути різноманітними: вони можуть бути як інфекційною, так і неінфекційною природою. До найпоширеніших етіологічних факторів слід віднести:
- інфекційні захворювання статевої системи: , , , а також інші ІПСШ, які викликані стафілококами, стрептококами, , уреаплазмами, синьогнійною та кишковою паличкою;
- травматичні ушкодження репродуктивних органів, які можуть бути наслідком оперативного втручання (вишкрібання матки та переривання вагітності) та навіть неакуратного гінекологічного огляду або некоректного проведення деяких лікувальних чи діагностичних маніпуляцій (установка внутрішньоматкової спіралі). Ускладнені пологи також є частою (надриви, розриви тканин);
- тривале використання внутрішньоматкових засобів контрацепції;
- наявність новоутворень доброякісного генезу на шийці матки
Як етіологічний фактор може виступати як один із вище перерахованих пунктів, так і відразу кілька.
Чинники, які провокують розвиток патології

У ролі факторів, що надають провокуючу дію на розвиток таких захворювань, як хронічний цервіцит, можуть виступати:
- грубий статевий контакт;
- загальне зниження захисних сил організму (первинний чи вторинний імунодефіцит);
- опущення статевих органів;
- дисбіоз піхви.
Підштовхнути організм до розвитку цервіциту у молодих дівчат можуть: ранній початок статевого життя, часта зміна статевих партнерів, ранні пологи.
Клінічна картина хронічного цервіциту

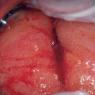
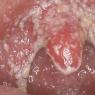
На фото прояви хронічного цервіциту


Хронічний цервіцит може довго не турбувати жінку. Виявляється вона часто тоді, коли пацієнтка звертається за допомогою до фахівця з приводу інфекції сечостатевої системи. Що ж до цервіциту в жінок, має неінфекційну природу, то визначити його наявність може лише гінеколог під час огляду. Адже в цьому випадку симптоми можуть бути зовсім відсутніми.
Клінічну картину захворювання можна розділити на 2 великі групи:
- те, що відчуває жінка:
- неінтенсивний больовий синдром, що проеціюється над лоном. Найчастіше носить ниючий чи тягнучий характер;
- періодичні нерясні кров'янисті виділення зі статевих шляхів не пов'язані з менструальним циклом. У деяких випадках можна відзначити домішку гною. Кровотечі мають мажучий характер і проходять самостійно;
- з каламутним відтінком, які не пов'язані з конкретною фазою циклу;
- альгодисменорея (болючі менструації);
- характерні ознаки інфекційного процесу: печіння, із неприємним запахом;
- при активному запальному процесі відзначається підвищення температури тіла до субфебрильних цифр, слабкість та загальне нездужання;
- при переході запального процесу на сечовий міхур з'являються часті позиви до сечовипускання, що супроводжуються болючими різями.
- те, що бачить лікар:
- гіперемію (почервоніння) слизової оболонки;
- набряклість уражених тканин (див. фото вище);
- слизова оболонка пухка, може мати сліди ерозій і синців.
Клінічна картина може змінюватись в залежності від ступеня занедбаності хвороби та індивідуальних особливостей організму жінки.
Класифікація хвороби
Класифікувати хронічне запалення слизової оболонки цервікального каналу можна так:
- за етіологічним фактором:
- специфічний цервіцит, який викликаний конкретними збудниками ІПСШ;
- неспецифічний - виникає під впливом агентів неінфекційної природи або як наслідок активного зростання та розмноження умовно-патогенної мікрофлори піхви;
- атрофічний – результат запального процесу, локалізованого в витонченому екзоцервіксі та ендоцервіксі.
- за масштабом поширення запального процесу:
- екзоцервіцит – уражається лише вагінальна частина маткової шийки;
- – запалена слизова оболонка під час цервікального каналу;
- дифузний - запалення вражає всю слизову оболонку;
- макулезний – формуються локальні осередки запалення, окремі друг від друга.
- залежно від стадії активності запального процесу:
- загострення;
- ремісія.
Діагностичний пошук
Поставити діагноз «хронічний цервіцит» може лише кваліфікований лікар-гінеколог після збирання анамнезу та проведення огляду пацієнтки у дзеркалах. При необхідності підтвердження діагнозу або диференціальної діагностики з іншими захворюваннями шийки матки проводять такі дослідження, як:
- кольпоскопія – дозволяє оцінити стан шийки матки та виявити ерозивні ураження, дисплазію, передракові стани. Виконується із застосуванням спеціального обладнання, яке збільшує можливий кут огляду;
- аналіз мазка, взятого з піхви та цервікального каналу для визначення мікрофлори – бакпосів;
- цитологія – визначення клітинного складу у патологічному осередку;
- , ІФА, РІФ - дозволяють виділити конкретного інфекційного агента, що став причиною розвитку хвороби;
- трансвагінальне УЗД – дозволяє виявити потовщену та деформовану шийку матки. У деяких випадках – виключити онкологію.
- Вивчення гормонального статусу жінки.
Лікування хронічного цервіциту

Лікування цервіциту може призначати лише кваліфікований фахівець. Займатися самолікуванням, як самодіагностикою категорично заборонено.
Нераціональна терапія може призвести до погіршення стану здоров'я, прогресування захворювання та виникнення ускладнень.
Схема лікування визначається лікарем, залежно від причини появи ХР. цервіциту та ступеня занедбаності.
Консервативна терапія (медикаментозне лікування)
Якщо хронічний цервіцит викликаний бактеріальною патогенною флорою, лікар призначає антибактеріальну терапію з урахуванням сприйнятливості збудника до конкретного препарату. Медикаментозна терапія захворювання полягає в місцевому та системному впливі. Місцеве лікування засноване на застосуванні:
- супозиторіїв (свічки від цервіциту), капсул, вагінальних таблеток – Гексикон, Тержинан, Поліжинакс, Флуомізінта ін. Свічок для відновлення нормальної мікрофлори піхви – Ацилакт, Лактонорм;
- кремів;
- розчинів – Дімексид, срібла нітратта ін.
Системний вплив включає прийом:
- вітамінів;
- імуномодуляторів – Віферон, Циклоферон, Кагоцел, Ізопринозін, Гроприносині т.д.;
- імуностимуляторів – Поліоксидоній;
- пробіотиків та препаратів, що нормалізують мікрофлору піхви та кишечника – Біфідумбактерин, Бактисубтил, Біогая.
Жінки у менопаузі, яким було виставлено даний діагноз (атрофічна форма), мають проходити курс гормонотерапії естрогенами.
Свічки від цервіциту надають протизапальний, загоювальний, антибактеріальний або противірусний засіб (залежно від діючої речовини).
Лікувати цервіцит необхідно не перериваючи терапевтичний курс на жодний день. Терапія має безперервний і комбінований характер. Якщо хвороба викликана специфічними мікроорганізмами, вірусами чи грибами, лікування повинно проводитися в обох статевих партнерів одночасно.
Фізіолікування
Фізіотерапія в комплексі з основними методами лікування дає добрі результати. Так, у гостру фазу хвороби показано проведення курсу УВЧ чи УФО на нижню частину живота. У стадії ремісії та при підгострій течії можна використовувати такі методи впливу, як: вагінальна лазеротерапія, електрофорез з магнієм, СМТ.
Пояснить суть кожного методу і розповісти про те, що це таке, може тільки лікар, який призначає ту чи іншу процедуру.
Оперативне втручання
Оперативне лікування застосовується у тому випадку, якщо консервативні медикаментозні методики не дали належних результатів.
Як радикальний метод впливу на хронічний цервіцит виступає коагуляція слизової оболонки шийки матки в місці локалізації патологічного процесу (припікання вогнища електродами утворенням струпа, який згодом заміщується нормальною здоровою тканиною).
Хірургічне лікування цервіциту застосовується найчастіше тоді, коли він супроводжується розвитком ектопії.
Крім того, широко застосовуються такі методики, як:
- діатермокоагуляція – лазеротерапія – лазерна вапоризація. Перевагами даного методу вважаються: відсутність рубцевих змін, висока ефективність та точність хірургічного втручання;
- радіохвильова терапія – вплив високочастотного струму. Досить дорога методика, яка потребує особливих знань та вмінь з боку медиків. Радіохвилі усувають верхній змінений шар клітин;
- кріодеструкція – заморожування вогнища ураження азотом Методика не потребує знеболювання, залишає ділянки рубцевої тканини.
Нетрадиційне (народні методи терапії)
Лікування захворювання засобами народної медицини може використовуватися як додаткова терапія до основних методів впливу на патологічний процес. В даний час найбільшою популярністю користуються такі засоби, як:
- Настій ромашки. Для його приготування необхідно 2 ст. аптечної ромашки настояти на 500 мл окропу протягом 20 хвилин. Відокремити рідку частину від квіток, добре змочити в ній марлевий тампон і глибоко ввести в піхву на чверть години. Повторювати маніпуляцію тричі протягом доби;
- Відвар кори дуба. Для приготування протизапального та в'яжучого засобу необхідно залити 1 ст. л. Подрібненої дубової кори 500 мл окропу і залишити на водяній бані не більше ніж на чверть години. Відвар ретельно процідити, дати охолонути до температури приміщення та використовувати для спринцювання двічі на добу;
- Суміш лікарських рослин для прийому внутрішньо.Змішати в рівних частках дубову кору, полин, колір черемхи. Додати 2 частини зеленого листя малини та 3 частини ягід ялівцю. Все ретельно перемішати. 2 ст. л. отриманої суміші засипати в термос і залити 1 л окропу. Наполягати 12 годин. Приймати по 100 мл перед основними прийомами їжі тричі на добу.
Цервіцит, який не піддається раціональній терапії, з часом призводить до того, що з'являються ознаки розвитку ектопії. Хронічний осередок запалення провокує активну гіпертрофію тканин слизової оболонки цервікального каналу. Внаслідок чого внутрішній шар, який вистилає канал, активно розростається і виходить назовні.
Цервікальна ектопія шийки матки з хронічним цервіцитом порівнюється із псевдоерозією. І, якщо не приділяти захворюванню належної уваги, на місці атипових клітин з інфільтратом з часом утворюється справжня ерозія, яка стане передумовою для розвитку пухлинного процесу, у тому числі злоякісної природи.
Профілактика хронічного цервіциту
З метою попередження будь-якого гінекологічного захворювання, у тому числі такого, як хронічний цервіцит, кожна жінка повинна відвідувати лікаря-гінеколога хоча б 1 раз на 6 місяців
Цервіцит - запальний процес, локалізація якого зосереджена в області вагінального сегмента шийки матки. Цервіцит, симптоми перебігу якого характеризуються каламутного типу виділеннями, болем внизу живота (тягне або тупим), хворобливістю статевого акту та сечовипускання, у затяжній хронічній формі може призвести до ерозії. Крім цього, подібний його перебіг може спровокувати потовщення (тобто гіпертрофію) або витончення шийки матки, а також викликати поширення інфекції до верхніх відділів статевих органів.
Загальний опис
Шийка матки сама по собі виступає як бар'єр, який є перешкодою до проникнення в матку, а також у верхні відділи статевих шляхів (у вигляді захисного секрету, слизової пробки та цервікального каналу) інфекції. Вплив певних факторів провокує порушення в її захисних функціях, що призводить до потрапляння в цю область сторонньої мікрофлори, сприяючи тим самим розвитку запального процесу. Саме таким процесом і є цервіцит, який також включає екзоцервіцит (запалення екзоцервіксу, або ж вагінального сегмента в матці) і ендоцервіцит (запалення ендоцервіксу, або запалення в області внутрішньої оболонки, що належить цервікальному каналу шийки матки).
Зазначена умовно-патогенна мікрофлора, що провокує цервіцит, у матці виявляється за допомогою контактного потрапляння через лімфу та кров, а також через пряму кишку. Щодо специфічних вірусів, то в матку вони потрапляють статевим шляхом.
Слід зазначити, що цервіцит може розвинутись під впливом певних факторів, до яких належать родові травми, що стосуються шийки матки, діагностичні вишкрібання та переривання вагітності, а також використання контрацептивів (зокрема йдеться про встановлення та видалення внутрішньоматкової спіралі). Як провокуючі цервіцит фактори виділяють різного типу рубцеві деформації, а також утворення в шийці матки доброякісного типу. Не виключається також зниження імунітету при розгляді актуальних факторів, що ведуть до розвитку цервіциту.
Особливості розвитку цервіциту вказують на те, що це захворювання вкрай рідко виникає ізольовано – в основному його «супутниками» є ті чи інші захворювання, що стосуються статевої системи: , вульвіт, псевдоерозії або виворот шийки матки, бартолініт.
Що стосується вікової категорії, то найчастіше розглянуте нами захворювання зустрічається серед жінок репродуктивного віку (порядку 70% випадків захворюваності), рідше цервіцит виникає при . Примітно, що цервіцит є однією з найчастіших причин, за яких виношування вагітності стає неможливим, крім того саме цервіцит у більшості випадків провокує передчасні пологи. Як наслідок цього захворювання утворюються поліпи, і навіть запалення у сфері верхніх відділів статевих шляхів. Протікає цервіцит в гострій або хронічній формі, крім інших його різновидів, які ми також розглянемо нижче.
Гострий цервіцит
Гострий цервіцит є, відповідно, гостре запалення, що виникає в шийці матки. Переважно запалення стосується в цьому випадку лише ендоцервікальних залоз, при цьому в поодиноких випадках може спостерігатися також і ураження плоского епітелію. Деякі з дослідників дотримуються думки, що характер запалення (тобто, його сталість, область локалізації, шляхи поширення) безпосередньо визначається з конкретного виду збудника. Гонококи, наприклад, вражають виключно епітеліальні клітини, що належать ендоцервікальним залозам, поширення їх відбувається вздовж поверхні слизової. Якщо йдеться про запалення, спровоковане стафілококами або стрептококами, то їх локалізація зосереджується безпосередньо в ендоцервікальних залозах із торканням при цьому строми шийки матки. Струм лімфи забезпечує попадання збудників до інших органів у малому тазі, що, відповідно, призводить до їх інфікування.
Зупиняючись безпосередньо на симптомах, слід зазначити, що перший з них на початковій стадії захворювання проявляється у вигляді виділень, причому характер цих виділень може бути різним. Тим часом, найчастіше відзначається вміст домішки в них гною при одночасному їх профузному характері, що особливо актуально у разі актуальності такого захворювання як гонорея.

Крім цього гострий перебіг захворювання найчастіше супроводжується невеликим підвищенням температури, виникненням тупого болю в ділянці нижнього відділу живота. Часто виникають відчуття припливів, зосереджених у ділянці малого тазу органів. Крім того, пацієнтки нерідко відчувають біль у попереку, порушення, пов'язані з сечовипусканням (поліурія або дизурія, збільшення об'єму сечі, що виділяється, або зменшення об'єму сечі, що виділяється відповідно) і біль, що виникає в області зовнішніх статевих органів і органів малого тазу при статевих зносинах.
При діагностуванні гострого цервіциту, крім гінекологічного огляду, використовують мікроскопічне дослідження мазків, а також посів виділень цервікального каналу безпосередньо на живильне середовище.
Якщо йдеться про діагностування гонорейного цервіциту в гострій формі, то тут, як правило, воно проводиться вкрай рідко через звернення пацієнток до лікаря лише в тих випадках, коли запальний процес переходить вже до придатків матки. Враховуючи це, за наявності болю в придатковій ділянці при гострій формі перебігу гонорейного цервіциту необхідно застосовувати дещо інше лікування, ніж при звичайному гострому цервіциті, тому що в цьому випадку запальний процес має досить специфічний характер.
Хронічний цервіцит
Хронічний цервіцит утворюється при ураженні різними бактеріями статевих органів, а також при їх ураженні грибами та вірусами. Початок інфекційного процесу в цьому випадку може статися при опущенні шийки матки або піхви, а також при неправильному використанні гормональних та протизаплідних препаратів. Крім цього, супутніми факторами розвитку хронічного цервіциту виступають безладне статеве життя, порушення гігієни та запальні захворювання в області органів малого тазу.
Клінічні прояви цієї форми цервіциту зумовлюються конкретним типом збудника, і навіть загальної реактивністю у кожному даному випадку організму пацієнтки. Серед основних симптомів відзначаються мізерні слизові виділення каламутної консистенції, у деяких випадках можлива домішка гною. Також відзначається почервоніння слизової оболонки матки, її набряк. Гостра форма прояву хронічної форми патології проявляється відповідно у більшій вираженості симптоматики. Знову ж таки, відзначаються тупі болі, що виникають внизу живота, свербіж, біль і печіння при сечовипусканні, кровотечі, що виникають після статевого акту.
Захворювання більш ніж серйозне для жінки, тому що несвоєчасність лікування призводить до потовщення стінок шийки матки з подальшою гіпертрофією, що сприяє формуванню іншого типу патологій. За рахунок цього також зростає ризик можливих онкозахворювань, безпліддя та дисплазії в області статевих органів.
Для встановлення діагнозу проводять огляд матки з використанням кольпоскопа і дзеркала. Кров і сечу досліджують щодо наявності передаються статевим шляхом інфекцій. Також проводиться УЗД з подальшим вивченням стану органів малого тазу.
Гнійний цервіцит
Гнійний слизовий цервіцит передбачає наявність у ділянці циліндричного шару епітеліальних клітин запального процесу, а також актуальність субепітеліальних ушкоджень області шийки матки. Крім цього, також можуть виникнути пошкодження у всіх одночасно ділянках циліндричного епітелію, який ектопічно зосереджений із зовнішнього боку шийки матки (тобто, відзначається неприродність зміщення епітелію).
Що примітно, за наявності у жінки гнійного цервіциту практично напевно можна стверджувати про наявність у її партнера, що викликається аналогічного типу збудниками, проте з великими труднощами діагностування. Гнійний цервіцит є одним з найпоширеніших захворювань, що передаються статевим шляхом, а також найчастішою причиною виникнення запальних процесів, що локалізуються в області органів малого тазу. За наявності симптоматики гнійного цервіциту серед майбутніх мам значною мірою зростає ризик порушення нормального перебігу всієї вагітності, а також наступних пологів.
Як правило, причина формування патології полягає в гонококах або в паличці трахоми. Неофіційна статистика вказує на те, що один із трьох випадків відзначається виникненням захворювання внаслідок дії уреаплазм. Симптоматика в цьому випадку подібна до захворювань, що викликаються вірусом герпесу і трихомонадами. Загалом гнійний цервіцит утворюється на тлі течії гонореї.
Вірусний цервіцит
Вірусний цервіцит із характерним йому запальним процесом виникає під час передачі інфекції статевим шляхом. Локалізація запального інфекційного процесу визначає такі форми захворювання як екзоцервіцит та ендоцервіцит, при ураженні зовнішніх тканин шийки матки та ураженні внутрішньої її частини відповідно.
Загальноприйнята класифікація визначає поділ запального процесу на специфічну форму його течії та неспецифічну. Специфічна форма є супутнім проявом вірусного цервіциту, відповідно, йдеться про вірусну етіологію з актуальною передачею вірусу при статевому контакті ( , ВПЛ).
Як правило, поразки зазнають жінки віку дітородної групи. До основних симптомів відносяться які виникають внизу живота хворобливі відчуття, загальний дискомфорт і сильний свербіж, що виникає із зовнішнього боку статевих органів. Крім цього, відзначаються виділення з домішками у вигляді гною або слизу. У гострій стадії вірусного цервіциту виділення характеризуються рясністю, у хронічній – мізерністю.
Бактеріальний цервіцит
Бактеріальний цервіцит також є досить поширеним у випадках звернення пацієнток до гінеколога. Захворювання є інфекційним, причому його локалізація зосереджується в каналі шийки матки або в піхву в ділянці, що межує з шийкою. Супроводжує його перебіг порушення вагінальної мікрофлори, сильна запальна реакція відсутня.
Протікає цервіцит екзогенно, при цьому його розвиток відбувається на тлі уражених слизових оболонок вірусами типу герпесу, папіломавірусу, або, проте зв'язку з самими статевими інфекціями в цьому випадку немає. Крім перерахованих причин, що викликають бактеріальний цервіцит, виділяють також сечостатевий туберкульоз. Бактеріальний вагіноз – найпоширеніша причина для формування неспецифічного хронічного цервіциту.
Найпоширенішими симптомами даної форми захворювання є дизурія (тобто розлади сечовипускання), тупі болі, що тягнуть, що виникають внизу живота, а також хворобливі відчуття, що супроводжують статевий акт. Крім цього, у пацієнток з'являються виділення з піхви різної консистенції при одночасної їх рясності або, навпаки, мізерності. Зазначається також наявність домішки як слизу чи гною.
Атрофічний цервіцит
Атрофічний цервіцит має у своєму розпорядженні ряд особливостей, проте його розвиток протікає відповідно до загальних принципів, актуальних для цервіциту. Причинами, що провокують виникнення цієї форми цервіциту, можуть бути різного типу захворювання, що формуються в сечостатевій системі (ерозія шийки матки, запалення придатків). Крім цього, розвиток атрофічної форми цервіциту можливий і при незахищеному статевому контакті, зокрема при попаданні в ньому в організм збудників того чи іншого типу захворювань, що передаються статевим шляхом. Як інфекційні агенти виступають мікоплазмоз, а також вірусні захворювання. Крім цього виділяють і неспецифічні інфекції (стафілококи, стрептококи).
Розвиток атрофічного цервіциту відбувається також у сфері пошкодженої ділянки. Причиною травми в цьому випадку може послужити вишкрібання, аборт, розрив матки в процесі її родової діяльності. Атрофічний цервіцит супроводжується характерним стоншенням, що виникає в тканинах шийки матки. При важких формах атрофії виникають порушення сечовипускання. Як правило, ця форма захворювання стає результатом хронічного перебігу цервіциту.
Кістозний цервіцит
В цьому випадку як причину захворювання виділяють поєднання інфекцій (хламідії, гонококи, стрептококи, грибки, стафілококи, гарднерелли, трихомонади і т.д.), що призводить до розростання циліндричного епітелію вздовж поверхні матки. Це, у свою чергу, призводить до поступового та суцільного заростання кістами. Нерідко кісти поєднуються з проявами як ерозій.
Діагностування цервіциту
Досить часто, як ми вже зазначено, цервіцит протікає без будь-яких симптомів, що, відповідно, призводить до несвоєчасного звернення до фахівця. Як правило, виявлення захворювання відбувається випадково при плановому медогляді або при зверненні до лікаря з підозрою на інше захворювання.
Діагностування цервіциту відбувається на підставі таких даних, як:
- огляд шийки матки за допомогою використання для цього дзеркал;
- при отриманні результатів кольпоскопії, що дозволяють зробити деталізацію патологічних змін в епітелії у разі актуальності цервіциту;
- виходячи з результатів лабораторних досліджень (мікроскопія мазка, посів на мікрофлору, ПЛР).
Лікування цервіциту
У сучасних умовах гінекологія має у своєму розпорядженні безліч різних методологічних можливостей, що дозволяють провести лікування цервіциту. Тим часом, перше, що в цьому лікуванні необхідно зробити - це усунути фактори, що схильні до розвитку захворювання, що розглядається.
У лікуванні цервіцитів застосовуються противірусні, антибактеріальні та інші засоби, що визначається виходячи з конкретно виявленого збудника та характерної для нього чутливості щодо вибраного препарату. Враховується також стадія, в якій перебуває запальний процес. Широко застосовні у лікуванні цервіцитів місцеві препарати комбінованого типу, і навіть крему та свічки.
Специфічні інфекції потребують паралельного лікування партнера.
Хронічна стадія захворювання характеризується меншою успішністю консервативного лікування, що, відповідно, визначає необхідність застосування хірургічних методів (кріотерапії, діатермокоагуляції, лазеротерапії) при попередньому позбавленні від інфекцій.
У разі підозри на цервіцит, а також наявність відповідних даному захворюванню симптомів у тій чи іншій формі їхнього прояву, слід звернутися до гінеколога. Додатково може знадобитися обстеження в уролога.
Цервіцит відносять до патології жіночої статевої сфери запального характеру. Він є запаленням слизової оболонки шийки матки (піхвової частини) та її цервікального каналу. Дуже часто він супроводжує більш об'ємні патологічні процеси (вульвовагініт, кольпіт) і рідко буває самостійним захворюванням.Шийка матки – це певний бар'єр, завдання якого запобігти поширенню інфекції висхідним шляхом у матку та її придатки. Якщо її захисна функція порушена, хвороботворні мікроорганізми проникають у верхні відділи внутрішніх статевих органів жінки, провокуючи розвиток цервіциту. Жінку починають турбувати виділення нетипового характеру, болі з локалізацією внизу живота періодичні чи постійні, які посилюються під час статевого акту чи сечовипускання.
Що це таке?
Цервіцит – це запалення шийки матки, якщо сказати коротко простою мовою. Але не все так просто - давайте розглянемо питання докладно.
Причини цервіциту
Основною причиною цервіциту є захворювання, що передаються статевим шляхом. При розвитку певної хвороби, що передається статевим шляхом, поступово відбувається розрідження густого слизу, внаслідок чого починається запалення слизової оболонки. Після цього інфекція починає поширюватись на основу шийки матки. Зважаючи на такі зміни мікроби поступово потрапляють у матку, придатки, пізніше поширюються в сечовий міхур, нирки та інші органи. У результаті порожнини малого таза жінки розвиваються патологічні явища, до перитоніту.
Якщо основною причиною розвитку цервіциту у жінки вважаються венеричні хвороби, то лікарі також виділяють низку факторів, які сприяють розвитку цього захворювання. Ризик розвитку цервіциту значно зростає, якщо жінка була інфікована вірусом герпесу. Цервіцит може спіткати дівчину в період, коли вона тільки починає активне статеве життя. Також цервіцит шийки матки може проявитися як наслідок механічного чи хімічного подразнення (йдеться про протизаплідні чи гігієнічні засоби). У деяких випадках запальний процес виникає як наслідок алергічної реакції організму на латекс, інші компоненти протизаплідних засобів чи засобів особистої гігієни.
Чинником, що провокує захворювання, також є ослаблений імунітет внаслідок інших соматичних захворювань. Крім того, цервіцит може розвиватися внаслідок травм, завданих у процесі аборту або пологів (у даному випадку важливо якісно ушивати всі розриви промежини та шийки матки, отримані у пологовому процесі), при . Також захворювання часто вражає жінок, які вступили у клімактеричний період.
Всі описані вище причини сприяють активному розмноженню мікроорганізмів, віднесених до групи умовно-патогенних (стафілококи, стрептококи, ентерококи, кишкова паличка). При нормальному стані здоров'я жінки такі мікроорганізми присутні у мікрофлорі піхви.
Симптоми цервіциту
Прояви гострої форми захворювання виражені значно. Пацієнтку турбують гнійні або рясні слизові оболонки, вагінальний свербіж і печіння, які посилюються при сечовипусканні. Також можуть турбувати біль при цервіциті. Зазвичай це тупі або ниючі болі внизу живота, болісний статевий акт. Інші ознаки захворювання зумовлені супутньою патологією.
Якщо запальний процес шийки матки виник на фоні, турбує часте та хворобливе сечовипускання. При запальному процесі в шийці матки має місце підвищення температури від субфебрильних (вище 37) до фебрильних цифр (38 і вище). При поєднанні псевдоерозії і цервіциту можуть з'являтися кров'янисті виділення, що мажуть, після коїтусу. Відмінною рисою захворювання є загострення всіх клінічних симптомів після місячних.

Хронічне запалення шийки
Захворювання, яке не було адекватне та вчасно проліковане у гостру стадію, хронізується. Ознаки хронічного цервіциту виражені слабкіше або відсутні. Виділення набувають каламутно-слизового характеру, плоский епітелій піхвової частини шийки заміщається циліндричним з цервікального каналу, формується псевдоерозія шийки.
Запальні явища (почервоніння та набряклість) виражені слабо. При поширенні запалення на навколишні тканини і вглиб, шийка ущільнюється, можливо знову заміна циліндричного епітелію плоским при ектопії, що супроводжується формуванням кіст та інфільтратів.
Лімфоцитарний цервіцит
Захворювання також називають фолікулярний цервіцит. Ця форма запалення протікає безсимптомно та зустрічається у жінок у менопаузі. Процес є лімфоїдним «просочуванням» стінок шийки матки, результатом чого стає формування фолікулярних доброякісних утворень. При виявленні такої форми запалення лікар обов'язково проведе диференціальну діагностику зі злоякісною лімфосаркомою.
Кандидозний цервіцит
Виникає у ситуації, коли у піхву вже є грибкове поразка (). При огляді шийки матки в дзеркалах визначаються білі нальоти, які легко зіскоблюються, внаслідок чого оголюється запалена слизова оболонка червоного кольору.
Вірусний цервіцит
Хвороба з'являється в результаті зараження вірусом простого герпесу, папіломи людини. Представляє певну складність у розпізнаванні, оскільки немає специфічних характеристик. Під час обстеження лікар може побачити характерні для герпесної інфекції бульбашки або діагноз підтвердить лише лабораторія.
Кістозний цервіцит
Являє собою форму захворювання, при якій відбувається утворення доброякісних. В результаті запального процесу відбувається закупорка залоз, що виділяють слиз і подальше їхнє розростання, яке гінеколог виявить при огляді або кольпоскопії.
Атрофічний цервіцит
Найчастіше це хронічна та неспецифічна форма захворювання. Часті причини атрофічного запалення – травматичні маніпуляції, пов'язані з порушенням цілісності цервікального каналу матки чи пологи.
Діагностика
Діагноз встановлює лікар-гінеколог за результатами огляду та додаткових методів дослідження. Він збирає анамнез, вивчає скарги та симптоми. Під час огляду на кріслі лікар бачить вогнища запалення, точкові крововиливи на поверхні екзоцервіксу, збільшення його розміру через набряклість, почервоніння та набряк стінок піхви, зовнішніх статевих органів.
Гінеколог бере мазок із поверхні шийки матки подальшого вивчення його під мікроскопом – цитології. Отриманий матеріал також сіють на живильні середовища - колонії збудника, що виросли, дозволяють визначити його вид і чутливість до антибіотиків. При необхідності лікар вимірює pH піхви, що відокремлюється - його підвищення говорить про зміни його мікрофлори.
Хронічний цервіцит призводить до появи на шийці матки патологічних вогнищ – їх виявляють під час обробки її йодним розчином. У цьому випадку проводять кольпоскопію - вивчення епітелію екзоцервікс під великим збільшенням, щоб виключити злоякісне переродження його клітин. Для діагностики хронічного ендоцервіциту виконують вишкрібання цервікального каналу з подальшим вивченням клітинного складу отриманого матеріалу. Щоб унеможливити пухлини жіночої репродуктивної системи, їх досліджують за допомогою ультразвуку.

Лікування цервіциту
Насамперед необхідно виявлення та усунення факторів, які могли спричинити цервіцит. Варто зазначити, що у разі виявлення інфекцій, що передаються статевим шляхом, статевий партнер жінки також має пройти лікування.
Тактика лікування цервіциту залежить від виявленої причини захворювання. Схема лікування при різних видах цервіциту:
- При грибковому ураженні – використовують антимікотики: всередину Флуконазол, у піхву – таблетки натаміцину, свічки з еконазолом;
- При хламідійній інфекції – призначають комбінацію кількох антибіотиків (Тетрациклін+Азитроміцин) терміном не менше 21-го дня;
- При атрофічному запаленні допомагає введення у піхву свічок, кремів, гелів, що містять естріол (Дівігель);
- При бактеріальних інфекціях – лікування антибіотиками (свічки Неоміцин, Метронідазол), комбінованими протизапальними та антибактеріальними препаратами (Тержинан). Після санації призначаються свічки з корисними лактобактеріями відновлення нормальної мікрофлори (Ацилакт).
Після стихання гострої стадії захворювання можливе застосування місцевих методів лікування. Ефективне використання кремів та свічок (тержинан). Рекомендується обробка слизових оболонок піхви та шийки матки розчинами нітрату срібла, хлорофіліпту або димексиду.
У запущених випадках захворювання, коли в слизовій оболонці шийки матки спостерігаються атрофічні зміни, показано місцеву гормональну терапію (овестин), яка сприяє регенерації епітелію та відновленню нормальної мікрофлори піхви.
Консервативне лікування може не дати бажаних результатів у хронічній стадії цервіциту. У таких випадках лікар може рекомендувати хірургічне лікування (кріотерапія, лазеротерапія, діатермокоагуляція).
Для оцінки ефективності лікування проводиться контрольна кольпоскопія та виконуються лабораторні аналізи.
Небезпека цервіциту у вагітних
Цервіцит пов'язаний із руйнуванням слизової пробки, що захищає матку від проникнення інфекції з піхви. Імовірність захворювання та переходу запального процесу в хронічну форму збільшується через неминуче зниження імунітету в цей період (це запобігає відторгненню плода).
За наявності цервіциту у вагітних зростає ризик виникнення таких ускладнень як викидень, передчасні пологи. Можливе зараження плода, що призводить до неправильного розвитку, появи каліцтв, внутрішньоутробної загибелі, смерті новонародженого в перші місяці життя.
Велику загрозу цервіцит становить на ранніх термінах вагітності, коли у плода формуються органи та системи. Найчастіше у жінки відбувається викидень. Якщо гострий цервіцит виникає у середині або наприкінці вагітності, у дитини можуть з'явитися гідроцефалія, захворювання нирок та інших органів. Тому, плануючи вагітність, жінка має заздалегідь вилікуватись від цервіциту, зміцнити імунітет. Лікування проводиться обов'язково, оскільки ризик ускладнень дуже великий.
Медична статистика говорить про те, що щороку зростає кількість пацієнток, у яких розвиваються запальні та інфекційні хвороби у сечостатевій системі. Часто до лікарів звертаються жінки, котрі зіткнулися з такими патологіями, як цервіцити. Що це таке, як проявляється, діагностується та лікується?
Що то за патологія?
Що таке цервіцит? Він є розвиток запального процесу в області маткової шийки. Залежно від форми цервіциту симптоми можуть виявлятися тривалий час, а можуть виникнути кілька днів. Патологія здатна викликати розвиток ерозії, гіпертрофії шийки матки, розбіжності вірусів по всіх органах статевої системи.
Шийка матки вважається своєрідним бар'єром, який захищає орган від потрапляння до нього патогенних мікроорганізмів. Через деякі причини вона втрачає здатність протистояти бактеріям, внаслідок чого вони проникають у матку, порушують мікрофлору і провокують процес запалення – цервіцит. Він складається з екзоцервіциту, при якому страждає вагінальний сегмент шийки матки, та ендоцервіцит, при якому уражається внутрішня оболонка цервікального каналу матки.
Чому виникає запалення?
Причини цервіциту можуть бути такими:
- Розвиток супутніх запальних захворювань у сечостатевій системі. Всі її органи взаємопов'язані між собою, тому, якщо запальний процес починається в одній частині, тобто високий ризик, що він перейде і на тканини органів, що знаходяться поруч.
- Травми тканин матки, отримані під час пологової діяльності, абортів, вишкрібань. Через пошкоджені ділянки тканин патогенні бактерії можуть просто проникнути в організм. Також ушкодження можуть виникнути в процесі носіння спіралі для запобігання небажаній вагітності.
- Опущення шийки матки, коли відбувається порушення харчування клітин, погіршується захисна функція організму.
- Неправильне ведення статевого життя. Велика кількість сексуальних контактів з різними партнерами викликає не тільки венеричні патології, а й змінює мікрофлору піхви, внаслідок чого створюється сприятливе середовище для розмноження патогенних бактерій.
- Гормональний збій. Слизова оболонка піхви вважається залежною від стану гормонального фону в організмі жінки, тому при його порушенні часто відбуваються зміни у тканинах піхви та шийки матки. Саме внаслідок дефіциту жіночих статевих гормонів у пацієнтів розвивається атрофія слизової оболонки шийки.
Відповідно до медичної статистики діагноз цервіцит більше зустрічається у жінок, які перебувають у репродуктивному віці. Під час менопаузи він діагностується рідко.

Види патології
Фахівці виділяють два основні різновиди захворювання матки: гостра та хронічна. У першому випадку патологія практично відразу дається взнаки і активно розвивається. Хронічний цервіцит є підступним, оскільки може продовжуватися тривалий час і руйнувати клітини матки, не викликаючи при цьому жодних проявів.
Хронічний цервіцит ділиться ще кілька видів:
- Папілярний цервіцит, при якому утворюється безліч дрібних папілом, що протікають доброякісно.
- Неактивний цервіцит, що являє собою виникнення рубців та потовщення шийки матки, а також поява новоутворень та псевдоерозій усередині неї.
- Активний цервіцит, при якому спостерігається почервоніння слизової оболонки шийки матки та її набряклість.
- Неспецифічний цервіцит, який спричиняють неспецифічні бактерії, наприклад, кишкова паличка.
- Специфічний цервіцит, викликаний специфічним вірусом, наприклад, гонореєю.

Прояви хвороби матки
Найчастіше симптоми цервіциту шийки матки ніяк не проявляють чи спостерігаються лише окремі ознаки цього захворювання. Іноді пацієнти зауважують, що з піхви періодично йдуть невеликі слизові оболонки.
У разі наявності гонорейного цервіциту вони можуть набувати жовтого відтінку. Якщо виникло супутнє захворювання – трихомоніаз, то вони стають пінистими. Зазвичай рясні виділення з'являються в перші дні після закінчення місячних.
Також хворі скаржаться на болючість та наявність дискомфорту, що проявляється у нижній частині живота. Коли разом з цервіцитом розвиваються й інші патології, які передаються через статевий контакт, то біль може стати найбільш сильним і частим. Виходячи з того, які ознаки цервіциту є, больовий синдром може набувати ріжучого, тупого характеру.
Крім того, пацієнтка може відчувати болючість і дискомфорт відразу після сексуального контакту. Іноді після статевого зв'язку виникає трохи кров'яних виділень. Також симптоми цервіциту торкаються процесу сечовипускання, спостерігається часте бажання випорожнити сечовий міхур. Хворих може ще турбувати свербіж та печіння в області статевих органів та у процесі сечовипускання.

Запальний процес у вагітних
Наявність цервіциту у жінок, які чекають на дитину, вкрай небажана. Особливу загрозу для мами та малюка становить гостра форма запалення, оскільки вона викликається патогенними мікроорганізмами, які можуть легко проникнути в матку та призвести до виникнення гнійно-септичного процесу.
Ризик для здоров'я дитини істотно знижується, якщо запальний процес зачіпає тільки тканини шийки, але все ж таки є ймовірність зараження під час родової діяльності. Найнебезпечнішими періодами є перший і останній триместр, якщо протягом них виявлено цервіцит шийки матки, то плід може народитися з вадами розвитку.
Бувають випадки, що пацієнтки не можуть виносити дитину при розвитку цієї хвороби або провокуються передчасні пологи.

Виявлення захворювання
Через те, що цервіцит шийки матки часто себе не проявляє, жінки не звертаються вчасно до фахівця. В основному патологія виявляється при плановому обстеженні у гінеколога або при відвідуванні лікаря з приводу інших захворювань. Найголовніше у діагностиці – це визначити причину цервіциту.
Лікар ставить діагноз цервіциту тільки на основі результатів наступних методів дослідження:
- Гінекологічний огляд шийки матки.
- Кольпоскопія, яка допомагає виявити патологічні зміни, що відбуваються в епітелії шийки матки.
- Лабораторне обстеження мазка, крові, сечі.
Якщо пацієнт має гострий цервіцит, то в мазку має бути виявлено велику кількість лейкоцитів. При розвитку хронічного цервіциту є клітини циліндричного епітелію, що мають різний розмір, у деяких випадках спостерігається процес руйнування клітин.
Бактеріологічна діагностика допомагає визначити різновид збудника, що дуже важливо для призначення відповідного антибактеріального засобу. Також застосовується цитоморфологія мазка, що дозволяє виявити структурні ушкодження клітин та динамічні зміни під час проведення терапії.

Як лікують хворобу?
Дізнавшись, що це цервіцит, необхідно розібратися з тим, як він лікується. Після того, як пацієнт пройде всі необхідні методи діагностики, лікар складатиме план терапії патології, ґрунтуючись на результатах обстеження, індивідуальних особливостей організму хворого, наявності протипоказань.
Здебільшого призначається прийом медичних препаратів, метою яких є знищення патогенних мікроорганізмів. Ліки підбираються на основі лабораторного дослідження, яке показало чутливість шкідливих бактерій до тих чи інших антибіотиків.
Хронічний цервіцит рекомендують лікувати із застосуванням засобів, що підтримують діяльність імунної системи, а також вітамінів. Як місцева терапія радять робити ванни з перекисом водню і сріблом, а також спринцювання. Для того, щоб патологія не проявила себе ще раз, обидва статеві партнери в обов'язковому порядку повинні відмовитися від сексу на весь час лікування.
Також боротьба із запаленням може проводитись за допомогою радіохвильового методу із застосуванням сучасного обладнання. Подібні сеанси здійснюються в амбулаторних умовах і тривають лише 7 хвилин. Пацієнти можуть відчувати під час процедури невелике поколювання та незначні болі.

Щоб уникнути виникнення гострого чи хронічного цервіциту, необхідно регулярно спостерігатись у гінеколога, лікувати наявні захворювання, усувати ушкодження, використовувати контрацептиви. Самі лікарям потрібно намагатися правильно вести пологи, щоби не допустити травм.
Тільки лікар може призначати схему лікування цервіциту. Для кожного хворого вона підбирається індивідуально. Самостійно оцінювати симптоми та лікування призначати в жодному разі не рекомендується, але знати про цервіцити, що це, як виявляється, необхідно всім.
Запалення шийки матки також має назву цервіцит – це запальне захворювання, яке локалізується у шийці матки. Може зустрічатися на всьому протязі, так і зачіпає певну ділянку. Проблема поширена в сучасному світі, це одна з найчастіших причин, через які жінка звертається на прийом до акушера гінеколога.
Найчастіше зустрічається у жінок молодого віку, які ведуть активне статеве життя. Найчастіше зачіпає він лише слизову оболонку шийки матки. Вимагає обов'язкового лікування, за відсутності його може призводити до розвитку серйозних наслідків для організму та репродуктивної системи зокрема.
Етіологія
Завжди причиною розвитку цервіциту є інфекція.
Вона може бути двох видів:
- Неспецифічна.У нормі в піхву міститься певна кількість бактеріальної флори, її склад різний. Усі вони ставляться до неактивним умовно-патогенним мікроорганізмам, тобто. за певних умов викликають розвиток запального процесу. Найпоширенішими з них є кишкова паличка, стафілококи, міцелій дріжджового грибка, а також інші як Гр-, так і Гр+бактерії.
- специфічна.Це мікроорганізми, які в нормі не входять до складу мікрофлори піхви. Але при попаданні в організм викликають запальний процес, який не завжди органом-мішенню виступатиме шийка матки. Найпоширенішими з них є трихомонади, гонококи, хламідії, гарднерелли та інші.
Для запального процесу не завжди достатньо впливу тільки мікроорганізму, потрібне і поєднання з факторами, що провокують, такими як:

Цервіцит при вагітності
Запалення шийки матки представляє серйозну проблему для жінки в період вагітності, тому що воно не тільки негативно впливає на організм, але й може спричинити загрозу життю плода.
Під час вагітності відбуваються серйозні зміни в організмі, основна частина з яких це гормональна перебудова. Різне зміст гормонів впливає стан бактеріальної флори піхви, й у нормі умовно-патогенні мікроорганізми можуть проявити свої негативні властивості.
Тому не завжди цервіцит при вагітності може бути викликаний впливом специфічної інфекції.
Небезпека цервіциту:

Жінка та лікар завжди повинні пам'ятати, що цервіцит є фактором у розвитку недоношування плода та передчасних пологів.
У народженні дитини природним шляхом є висока ймовірність розривів шийки матки, оскільки запалені структури знижують можливість розтягування та підтримання еластичності тканин. При проведенні оперативного втручання шляхом операції кесаревого розтину підвищується частота інфікування матки та післяопераційного шва.
Чим небезпечне захворювання?
Це, здавалося б, не тяжке захворювання, як запалення шийки матки може стати серйозною проблемою для жінки. Насамперед, останнім часом велика увага акцентується на поєднанні запалення з присутністю в організмі вірусу папіломи людини.
Типів даного збудника багато, але особливо небезпечними є 16 і 18 типи, вони вважаються високоонкогенними. Тобто. при відсутності лікування та персистенції вірусу є велика ймовірність надалі захворіти на рак шийки матки.
А цей тип раку займає одне з перших місць у злоякісних новоутвореннях жіночого організму та статевих органів зокрема. Тим більше, що група ризику – це молоді жінки.
Крім того, тривале запалення шийки матки може бути одним із факторів ризику розвитку безплідності, не виношування, передчасних пологів, а також інфікування плода.
Чи може циревіцит проходити без симптомів?
Такий перебіг процесу можливий, часто це пов'язано з тими інфекціями, які характеризуються стертою течією. У разі діагноз може бути виставлений лише після огляду жінки гінекологом.
Діагностика запалення шийки матки
- Починається діагностика з розмови з акушером-гінекологом. Лікар ретельно розпитує про скарги, симптоми, які можуть турбувати пацієнтку. Велике значення приділяється часу та умовам виникнення патологічної реакції, уточнюється наявність незахищених статевих актів, застосування препаратів, а також випадки інших захворювань.
- Після цього лікарем проводиться огляд жінки.Починається він із зовнішніх статевих органів, далі слідує оцінка стану піхви і шийки матки. Проводиться він за допомогою вагінальних дзеркал. Звертають увагу на колір слизової оболонки, наявність або відсутність дефектів на її поверхні. Особливу увагу слід приділяти появі поверхні шийки матки виразок, ділянок крововиливів. Виражений судинний малюнок також має насторожити лікаря. Крім того, визначається наявність або відсутність набряку.
- Після візуального огляду приступають до пальпації шийки матки.Визначаються ймовірні її розміри, рухливість, консистенція. Вона має бути щільно еластичної консистенції, легко зміщується під час руху, безболісною.
Крім того, тривале запалення шийки матки може бути одним із факторів ризику розвитку безпліддя, невиношування, передчасних пологів, а також інфікування плода.
Лабораторні методи
Протягом тривалого часу залишалися єдиними способами підтвердження діагнозу.
В даний час існує безліч способів оцінки вмісту піхви та цервікального каналу:

Інструментальні методи
- Основним інструментальним методом є кольпоскопія.Суть її полягає в огляді піхвової частини шийки матки під мікроскопом, завдяки збільшенню набагато легше побачити зміни на слизовій оболонці.
- Крім того, для більш точного встановлення стану епітелію застосовують різні проби з нанесенням хімічних речовин. Найпопулярнішими серед них є оцтова кислота та розчин йоду. У першому випадку запалені розширені судини повинні швидко змінитися, і забарвлення слизової стає менш інтенсивним. Проба з йодом проводить диференціальну діагностику з онкологічними захворюваннями, сифілітичним ураженням тощо. Концентрація, що використовується, не викликає опіку. Метод є популярним ще й тому, що він неінвазивний та безболісний.
Види цервіциту
Залежно від природи агента, що викликав запалення шийки матки, виділяють кілька видів:

Крім цього, запалення шийки матки поділяють за анатомічною частиною:
- Екзоцервіцит.Запалення зовнішньої, піхвової частини шийки матки. Жінка у разі пред'являє симптоми.
- Ендоцервіцит.Поразка внутрішньої, маткової частини шийки матки. Зазвичай викликається як ускладнення пологів, метроендометриту після переривання вагітності.
За перебігом процесу запалення шийки матки ділять на два види:
- Гострий процес.Запалення шийки матки у разі майже завжди викликається вперше, і натомість здоров'я. Клінічні прояви яскраво виражені, зазвичай легко піддається лікуванню. Шийка матки має чіткі ознаки ураження.
- Хронічний цервіцит.Виникає внаслідок тривалого поточного запалення, коли гострий процес стихає, клініка зменшується, але шийка матки, як і раніше, залишається ураженою.
Симптоми
Залежно від типу збудника, анатомічного ураження, і навіть перебігу процесу виділяють певні симптоми. Але іноді запалення шийки матки може протікати абсолютно безсиптомно і виявляється лише після огляду акушером-гінекологом.
Симптоми гострого запалення шийки матки
Найчастіше саме з цим видом запалення жінки звертаються за допомогою злякавшись свого самопочуття.
Зазвичай симптоми досить яскраво виражені:

Іноді клініка може бути абсолютно специфічною і постановка діагнозу не викликає труднощів:
- Поява бульбашок на поверхні шийкиговорить про герпетичну природу запалення.
- Яскраво-червона шийка матки у поєднанні з великою кількістю виразок, схожих на поверхню полуниці говорить про трихомонадну природу.
- Жовті плями, що нагадують просо, зазвичай характеризують ураження актиноміцети
- Рясні виділення як у піхву, так і цервікальному каналі мають явно гнійний характер, розпушена поверхня шийки матки, яка легко дає кровотечу при контакті, зазвичай характеризує гонорейну природу запалення.
- Вірус папіломи людинизазвичай не змінює загального самопочуття, лише при огляді можна відзначити поодинокі або множинні кондиломи, що виступають над поверхнею слизової оболонки, можуть також спостерігатися поодинокі виразки на шийці матки.
Симптоми хронічного запалення шийки матки
В даному випадку симптоми майже повністю відсутні, і жінку дана проблема не турбує.
Але під час огляду лікар може діагностувати захворювання:

Лікування запалення шийки матки
Лікування запалень шийки матки завжди має бути комплексним. При виявленні специфічної інфекції лікування проводять обох партнерів.
Місцеве лікування запалення шийки матки
Системні препарати при лікуванні цервіциту застосовують досить рідко, зазвичай виникає при необхідності знищення специфічної інфекції, а також важкого соматичного стану.

Флюкостат

Ацикловір

Тержинан

Основним способом місцевого лікування є призначення засобів етіотропної терапії:
- Хламідійне запалення шийки маткилікують препаратами тетрациклінового ряду, такими як Доксициклін, а також мікролідів (Еритроміцину) та азалідів (Азитроміцину).
- Грибкова поразкалікують відповідними препаратами на основі міконазолу та ністатину. Найпопулярнішими препаратами є Флюкостат та Міконазол.
- Вірусна поразказазвичай викликає велику проблему для лікаря. Так як вірус дуже важко йде з організму, для його знищення іноді потрібно кілька курсів противірусної терапії. До цих препаратів належать Ацикловір та Зовіракс.
- Для видалення вірусу папіломи людинипризначаються цитостатичні препарати, одним із найпопулярніших є група Фторурацилу.
- Якщо запалення шийки матки спричинене нестачею гормонів, то проводиться замісна терапія місцевими препаратами Відомим препаратом, що містить естроген, є крем Овестин.
- Як дезінфікуючі засобиможна застосовувати спринцювання розчином Димексиду або Хлорфіліпту. З обережністю можна використовувати розчин соди чи борної кислоти для полоскань. Подібною дією має і Гексикон, він містить у своєму складі хлоргексидин. На фармацевтичному ринку представлені комбіновані засоби у формі свічок або вагінальних таблеток, до них відносять Тержинан і Поліжинакс.
Лікування народними засобами
Поряд із лікарськими методами велика увага приділяється народним методам лікування:

Профілактика цервіциту
У гінекології їй приділяється досить мало уваги.
Але саме дотримання деяких правил дозволяє покращити стан жіночого здоров'я:

Прогноз
 Вважається відносно сприятливим, якщо лікування проводиться при гострому процесі і на початкових етапах запалення. Захворювання можна вилікувати за допомогою антибактеріальних та допоміжних засобів.
Вважається відносно сприятливим, якщо лікування проводиться при гострому процесі і на початкових етапах запалення. Захворювання можна вилікувати за допомогою антибактеріальних та допоміжних засобів.
Але ймовірність загострення та переходу в хронічну форму залишається дуже високою. Це з тим, що діагностується воно зазвичай вже досить пізно. Дуже часто на цей момент у мікроорганізмів розвивається стійкість до дії ліків.
Існуючі тривалий час запалення шийки матки переходять у розвиток ерозії, яка є одним із факторів для онкології. Особливо це небезпечно, якщо цервіцит поєднується з впч(вірусом папіломи людини) людини 16 та 18 типів.
Цервіцит, що виник на тлі імунодефіциту, може бути фактором у розвитку висхідної інфекції, особливо якщо провокатором виступає специфічна інфекція.
Побічно цервіцит може стати причиною неможливості завагітніти та спайкового процесу малого тазу.